La rotura del Ligamento Cruzado Anterior (LCA) es una de las grandes lesiones deportivas y de las más comunes en numerosos deportes. En nuestra clínica de fisioterapia de Logroño te podremos ayudar en cualquiera de las fases de tu recuperación, contamos con fisioterapeutas expertos en diversas áreas y servicios, quienes usaran sus conocimientos en función de brindarte tratamientos manuales e instrumentales que brinden una solución terapéutica efectiva
Anatomía
El ligamento cruzado anterior es uno de los 4 ligamentos principales de la rodilla originándose en la parte posterior y lateral (externa) del fémur, pasando de manera oblicua por detrás de la rótula e insertándose en la parte anterior y medial (interna) de la tibia. Se cruza con el ligamento cruzado posterior por dentro de la rodilla formando una “X”, por eso se les denomina ligamentos cruzados y es su más importante estabilizador.
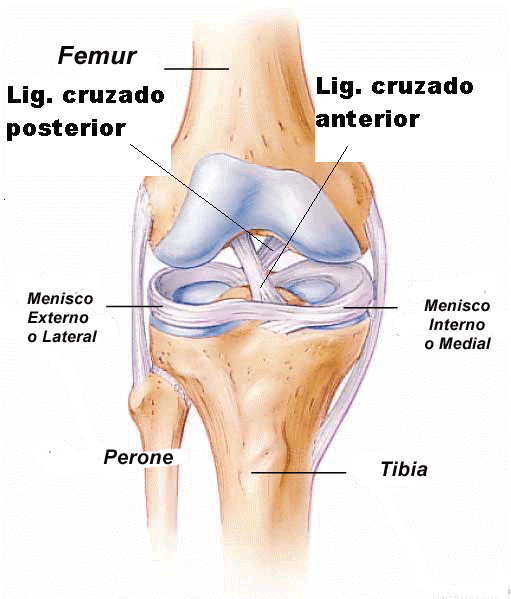
Función del ligamento cruzado anterior
Formado por fibras colágenas (tejido elástico y sólido a la vez), es el que se lesiona con más frecuencia en la rodilla, controlando:
- El desplazamiento anterior de la tibia sobre el fémur (cajón anterior) tanto en flexión, controlado por el fascículo anterointerno (anteromedial) del ligamento (parte más débil), como en extensión, controlado por el fascículo posteroexterno (posterolateral, más resistente).
- La hiperextensión (genu recurvatum) de la rodilla.
- Las rotaciones externa e interna (sobre todo la interna) de la rodilla.
Mecanismo lesional
La gran mayoría de las roturas de ligamento cruzado anterior (70-80%) se producen en ausencia de contacto externo y es más común en mujeres que en hombres. En cuanto a su mecanismo lesional la mayoría de las veces la pierna lesionada está en contacto con el suelo a la vez que se produce o una hiperextensión (por ejemplo al apoyar la pierna tras un salto) o un valgo de rodilla (la rodilla va hacia dentro y la pierna hacia fuera) sumado a una rotación ya sea interna o externa (producido por ejemplo por un cambio brusco e inesperado de dirección en una carrera) superando los límites fisiológicos de elasticidad y resistencia del ligamento.

Factores de riesgo
Además de estos mecanismos lesionales puramente mecánicos hay una serie de factores de riesgo que predisponen (condiciones potenciales de daño) a esta rotura de LCA entre los que están:
- Una descompensación o desequilibrio muscular entre el cuádriceps (vencedor) y los isquiosurales, provocando un predominio de la activación de los extensores de rodilla, lo que incrementa la tensión sobre el LCA.
- Ser mujer, ya que su ángulo Q (mide la alineación de la rodilla con respecto a la cadera) es mayor, lo que hace estresar más los ligamentos de la rodilla. Además influye que su área transversal del LCA es menor y el ciclo menstrual, que puede predisponerlas a sufrir lesiones de este tipo.
- Factores ambientales como el tipo de superficie donde se practique el deporte o el calzado. A mayor más fricción más probabilidad de lesionarse.
Diagnóstico
Para la exploración física después de la lesión las maniobras exploratorias más comunes que sirven para mostrar la inestabilidad articular de la rodilla por una lesión de LCA son la “Prueba del Cajón Anterior”, el “Test de Lachman” y el “Test del Pivot Shift”.
Aunque las lesiones del LCA se diagnostican mediante resonancia magnética (RM), no siendo necesaria una cirugía de reconstrucción a no ser que se haya producido una rotura o desgarro completo del ligamento o que el paciente no tenga mucha inestabilidad en la rodilla al realizar actividades en su vida diaria que la involucren mucho. En muchas ocasiones cuando el LCA se rompe completamente otras estructuras como el menisco medial (interno) y el LLI (ligamento lateral interno) también se pueden romper, lo que se denomina triada.
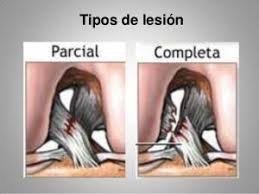
Como hemos dicho, si es una rotura parcial no habrá operación pero se necesitará un programa de rehabilitación que consistirá en bajar la inflamación, ayudar a la regeneración del ligamento y potenciar la musculatura de la rodilla (ejercicios de fuerza y propiocepción).
Cirugía
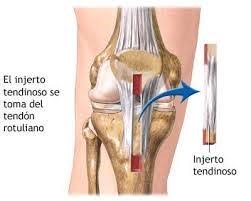
Cuando el LCA se desgarra por completo, el abordaje quirúrgico se realiza mediante una artroscopia donde se reconstruye o se crea un nuevo ligamento mediante:
- Autoinjerto de tendón rotuliano (Hueso-Tendon-Hueso, HTH), siendo el que más fuerza y estabilidad da, aunque a veces deja dolores residuales posteriores a la cirugía en la cara anterior de la rodilla.
- Auntoinjerto de tendón de la pata de ganso (Semitendinoso o Recto Interno), donde se conserva el aparato extensor, disminuyendo el dolor de rodilla aunque con menor estabilidad.
- Aloinjerto, tendón de un donante (normalmente un cadáver).
Rehabilitación del ligamento anterior de la rodilla
Fase preoperatoria - Es importante que el paciente realice una rehabilitación preoperatoria con un trabajo de fuerza y propiocepción de la rodilla con el objetivo de minimizar posteriormente la atrofia y la pérdida de masa muscular, haciendo que la recuperación sea más fácil y menos dolorosa.
Fase 1 – 1ª semana. Después de la operación pasadas 24/48 horas (fase aguda) el paciente empezará a realizar ejercicios de ligera flexoextensión de rodilla hasta donde le marque el dolor y de flexoextensión de tobillo además de aplicación de hielo (crioterapia) 15´ cada una o dos horas. La marcha se realizará con dos muletas.
Fase 2 – Abarca las semanas 3 y 4. El objetivo será la reducción del dolor, el edema y la inflamación y la ganancia del rango articular en flexión y sobre todo en extensión (imprescindible ganar toda esta última para evitar la cojera) además de dar movilidad a la rótula y elastificar las cicatrices. Además se empezará con una ligera tonificación muscular de la rodilla (vasto interno del cuádriceps e isquiosurales principalmente) y se trabajará la marcha, retirando las dos muletas progresivamente.
Fase 3 – Semanas 5 y 6. Seguiremos avanzando igual que en la fase 2 añadiendo ejercicios en piscina de marcha y estabilidad.
Fase 4 – Semanas 6 a 8. En esta fase conseguiremos un rango articular completo de la articulación (flexión y extensión) y empezaremos a añadir a la rutina de tonificación ejercicios propioceptivos en seco además de bicicleta.
Ejercicios para fortalecer la rodilla - Nivel de recuperación inicial
Fase 5 – Semanas 8 a 12 (3er mes). Comenzaremos a realizar una potenciación muscular moderada en la musculatura de la rodilla (ejercicios en gimnasio), ejercicios propioceptivos de mayor dificultad (VÍDEO), elíptica y empezar a nadar.
Ejercicios de propiocepción o propioceptivos de rodilla - Nivel intermedio
Fase 6 – Semanas 12 a 16 (4º mes). Subiremos la intensidad de los ejercicios de propiocepción (bosu) y potenciación añadiendo además de los de la rodilla articulaciones adyacentes como la cadera, el core (VÍDEO) y la pierna y el pie. Empezaremos a realizar carrera continua en superficie lisa y blanda (césped o arena).
8 ejercicios con fitball para trabajar el core
Fase 7 – A partir de la semana 16 (5º y 6º mes). Seguir con la anterior etapa añadiendo saltos, cambios de dirección y velocidad y zancadas. Empezar progresivamente la vuelta a su actividad deportiva.
Rotura de ligamento cruzado anterior LCA - Fisioterapia Logroño